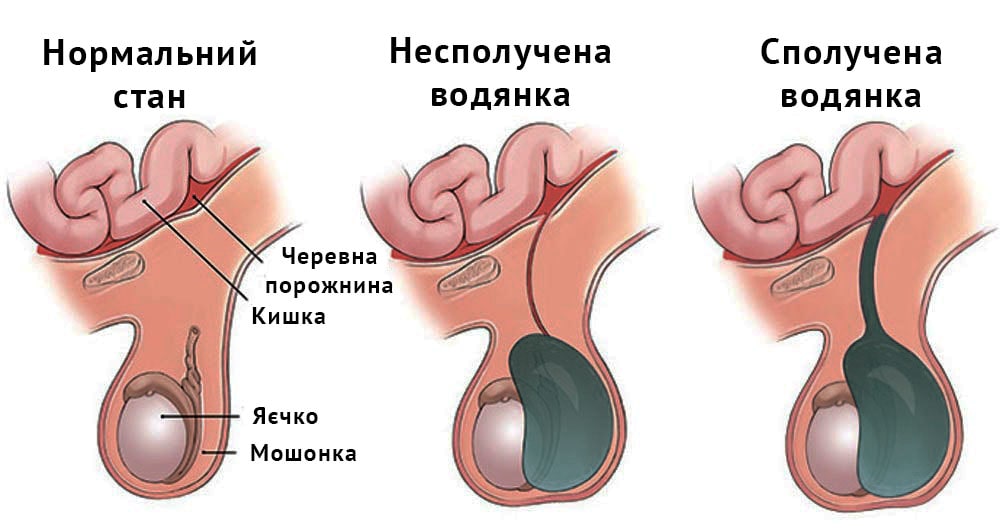
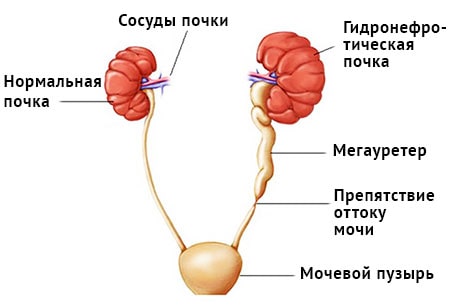
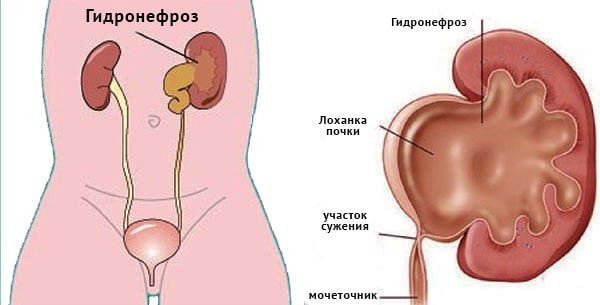
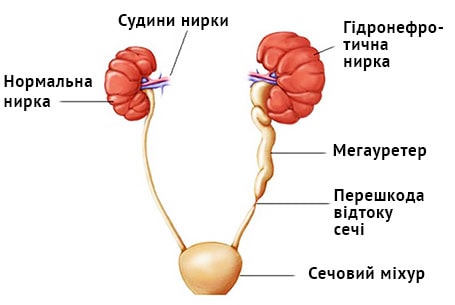
Травмы мочеполовой систем
Травмы почек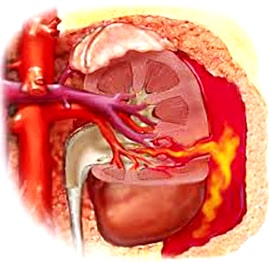
- Закрытые повреждения почек.
Чаще всего уличная травма, автотравмы, падения с высоты. Факторы риска: гидронефроз, пионефроз, подковообразная почка, тазовая дистопия, опухоль почки, кисты почек. Патогенез: в момент удара почка травмируется о ребра, позвоночник и их обломки, а также гидродинамический эффект, возникающий за счет жидкости чашечно-лоханочной системы.
Классификация: Степень повреждения.
Описание повреждения:
- Контузия почки (множественные паренхиматозные кровоизлияния)
Ограниченная подкапсульная гематома, без паренхиматозных разрывов
- Ограниченная околопочечная гематома
Разрыв почечной паренхимы глубиной <1 см, не проникающий в полостную систему почки
III. Разрыв почечной паренхимы глубиной> 1 см, не проникающий в полостную систему почки.
- Разрыв почечной паренхимы способен проникать в полостную систему почки Повреждение крупных артерий и вен почки
- Полное размозжение почки. Отрыв почки от почечной ножки
Клиническая картина: боль в поясничной области, припухлость, гематурия (более 5 эритроцитов в поле зрения). Видимые примеси крови в моче - макрогематурия (Степень гематурии не коррелирует с тяжестью повреждения).
При развитии шокового состояния: анемимзация больного, снижение давления, коллапс.
ДИАГНОСТИКА
Лабораторные данные: Основной показатель - гематурия (более 5 эритроцитов в поле зрения).
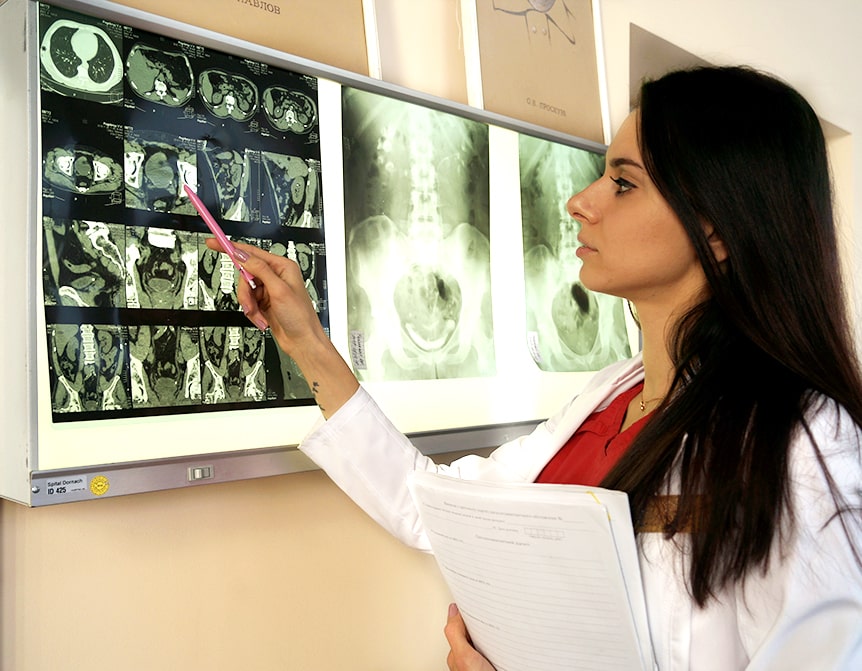
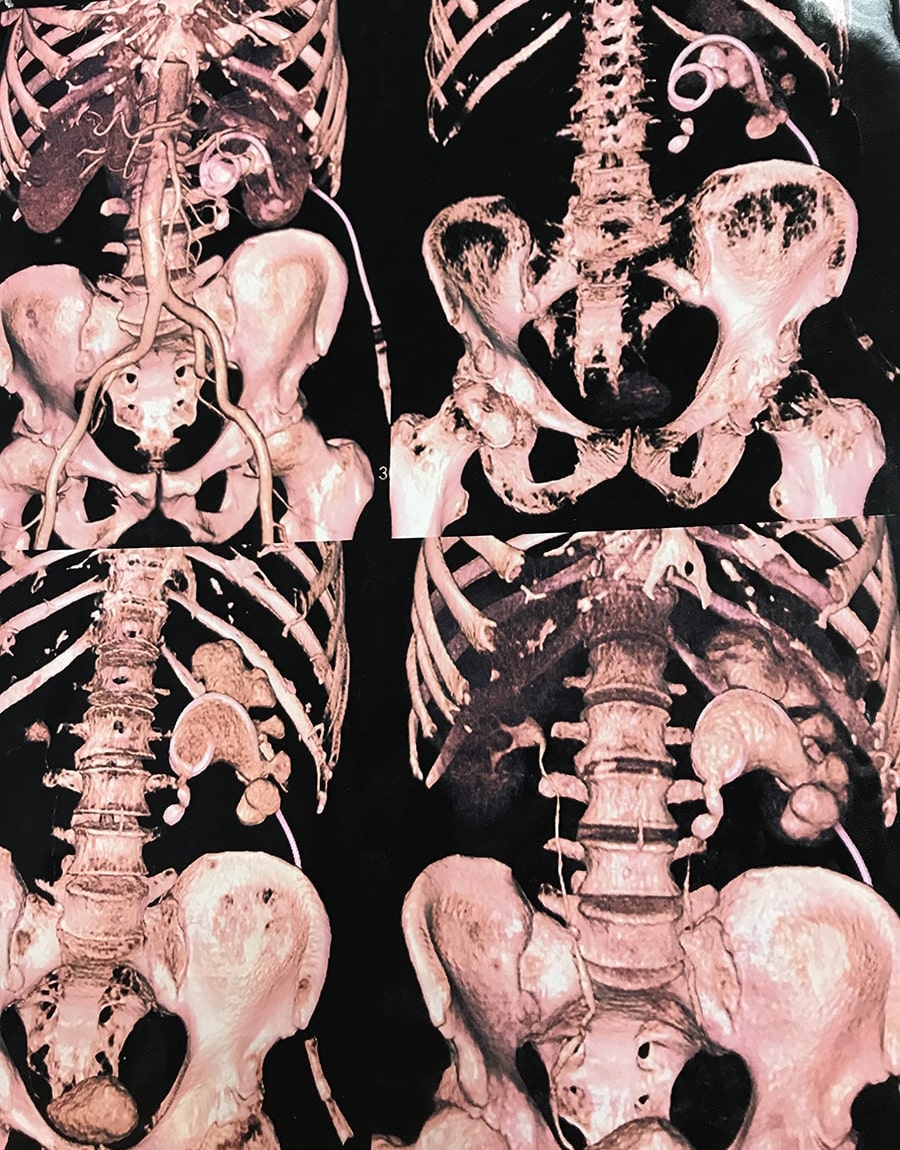
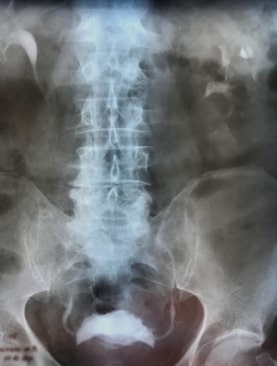
Специальные исследования: Метод выбора - КТ почек с внутривенным контрастированием. Очаговые изменения в поврежденной почке и забрюшинной клечатке - УЗИ.
Ескреторна урография: проводится при артериальном давлении не ниже 80 мм рт ст, делается один снимок через 10 минут после введения контрастного вещества из расчета 2 мл. на 1 кг. веса.
Дифференциальный диагноз: повреждение органов брюшной полости - печень, селезенка, сосуды брыжейки
ЛЕЧЕНИЕ
Тактика ведения - обязательная госпитализация, строгий постельный режим, болеутоляющие, кровоостанавливающие и антибактериальные препараты.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Показания: сочетанное повреждение почки и органов брюшной полости, нарастание признаков внутреннего кровотечения, быстрое увеличение при почечной гематомы, появление признаков острого воспалительного процесса в поврежденной почке и паранефрите, ухудшение общего состояния. Проводится ревизия почки и паранефрите, объем вмешательства зависит от результатов ревизии: ушивание раны почки, резекция почки, нефрэктомия.
Прогноз: чаще всего благоприятный
- Открытые повреждения почек - огнестрельные ранения, колотые и резаные раны. Чаще всего сочетанная травма.
Клиническая картина: Чаще всего шоковое состояние. Гематурия и наличие мочи в ране.
ДИАГНОСТИКА
Специальные исследования: Ескреторна урография, УЗИ.
ЛЕЧЕНИЕ
Хирургическое лечение проводится всегда: начинается с первичной обработки раны, объем определяется после ревизии почки. Повреждение мочевого пузыря. Закрытые 5-12% всех закрытых повреждений внутренних органов.
Этиология транспортная, уличная травма.
Внутрибрюшинные - возникают вследствие сдавления области наполненного, переполненного мочевого пузыря, происходит повышение гидростатического давления внутри пузыря и разрыв. Симптоматика: часто шоковое состояние, боль в животе, нарушение мочеиспускания, гематурия.
ДИАГНОСТИКА
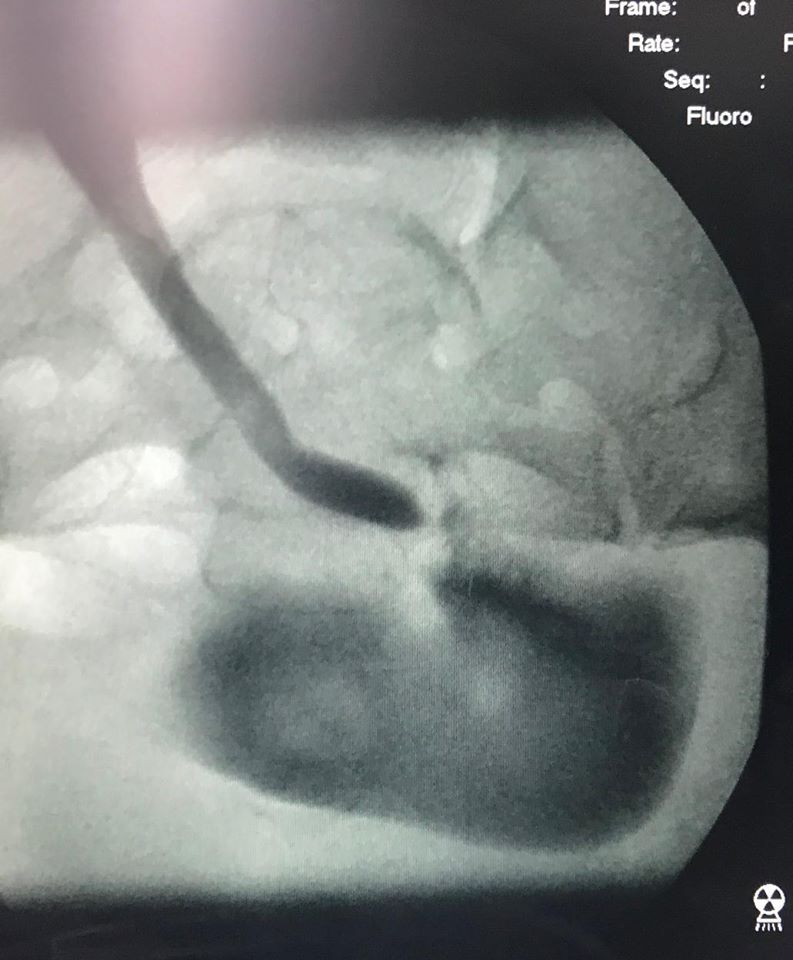
Катетеризация мочевого пузыря, жидкость введена в мочевой пузырь выделяется в полном объеме.  Ретроградная цистография с тугим наполнением мочевого пузыря (300-350 мл)
Ретроградная цистография с тугим наполнением мочевого пузыря (300-350 мл)
ЛЕЧЕНИЕ
Всегда оперативное, после соответствующих противошоковых мероприятий. Лапаротомия, ушивание разрыва мочевого пузыря, эпицистостомы.
Внебрюшинные - только при переломе костей таза, мочевой пузырь при этом наполнен незначительно.
Симптоматика: боли внизу живота и над лобком с иррадиацией в промежность и прямую кишку, невозможность самостоятельного мочеиспускания, гематурия.
ДИАГНОСТИКА
Катетеризация мочевого пузыря, жидкость введена в мочевой пузырь выделяется в полном объеме. Ретроградная цистография с тугим наполнением мочевого пузыря (300-350 мл).
ЛЕЧЕНИЕ
Всегда оперативное, после соответствующих противошоковых мероприятий. Ушивание разрывов мочевого пузыря, эпицистостомы и дренирование околопузырной клетчатки.
- Открытые - в большинстве случаев огнестрельные или колото-резаные.
Симптоматика: Как правило шоковое состояние, гематурия, выделение мочи из раны, нарушение мочеиспускания.
ДИАГНОСТИКА
Катетеризация мочевого пузыря, ретрогадна цистография.
ЛЕЧЕНИЕ
Всегда оперативное, ревизия раны, ушивание раны мочевого пузыря, цистостомия.
Повреждения полового члена
- Закрытые удары. При воздействии травмирующей силы на неэрегированный половой член - разрывы белковой оболочки, перелом, вывих - при воздействии на эрегированный половой член Ограничение полового члена - при перетаскивании полового члена ниткой, проволокой, кольцевидными предметами.
Симптоматика:
При ударе: резкая отечность, гематома кожи и подкожной клетчатки.
При переломе: возникает характерный хруст, резкая боль, прекращение эрекции, если одновременно повреждается и уретра - нарушение мочеиспускания, уретрорагия.
При вывихе: смещение корня полового члена в ткани промежности, мошонки и кожу лобковой области, отрыв кожи полового члена от головки в области венечной борозды.
ДИАГНОСТИКА
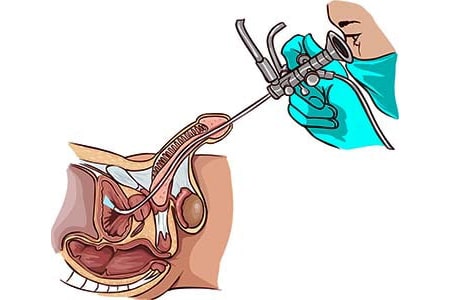
В основном основывается на анамнез и симптоматике. Для подтверждения разрыва белковой оболочки - Кавернозография.
ЛЕЧЕНИЕ
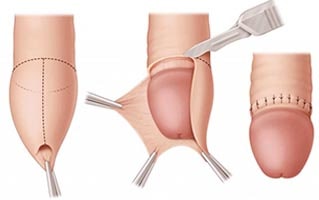
Удары - покой, местно холод. Разрывы белковой оболочки, перелом, вывих - оперативное лечение Ущемление полового члена - снятие ущемляет предмета.
- Открытые: резаные и огнестрельные.
ЛЕЧЕНИЕ
Всегда хирургическое: первичная обработка раны, по возможности органосохраняющая. При необходимости в дальнейшем пластические операции.
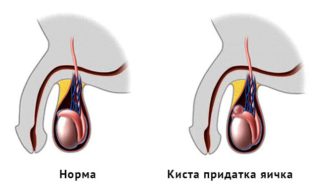
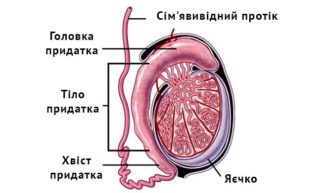
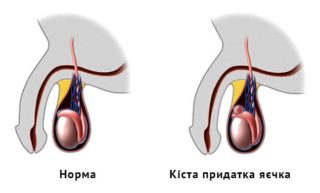
Повреждения яичка и его придатка
- Закрытые - спортивная травма, уличная травма, падение с высоты, верховая езда.
Симптоматика: резкая болезненность (до болевого шока), увеличение мошонки в размерах, гематома, возможно вывих яичка под кожу живота, промежности и бедра.
ДИАГНОСТИКА
УЗИ мошонки.
ЛЕЧЕНИЕ
Постельный режим, суспензорий, холод местно, антибактериальная терапия при большом скоплении крови, при подозрении на разрыв яичка - оперативное лечение: вскрытие гематомы, ревизия яичка, ушивание разрывов, частичное или полное удаление яичка.
- Открытые - резаные, колотые, рваные, огнестрельные.
ЛЕЧЕНИЕ
Первичная обработка раны, ревизия яичка.
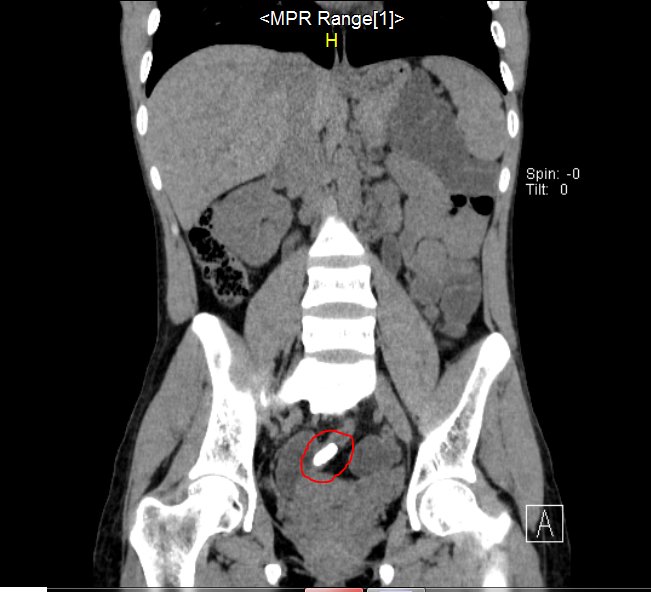
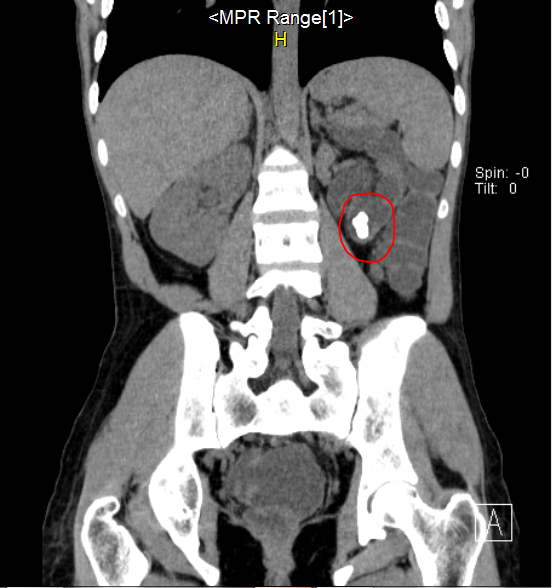
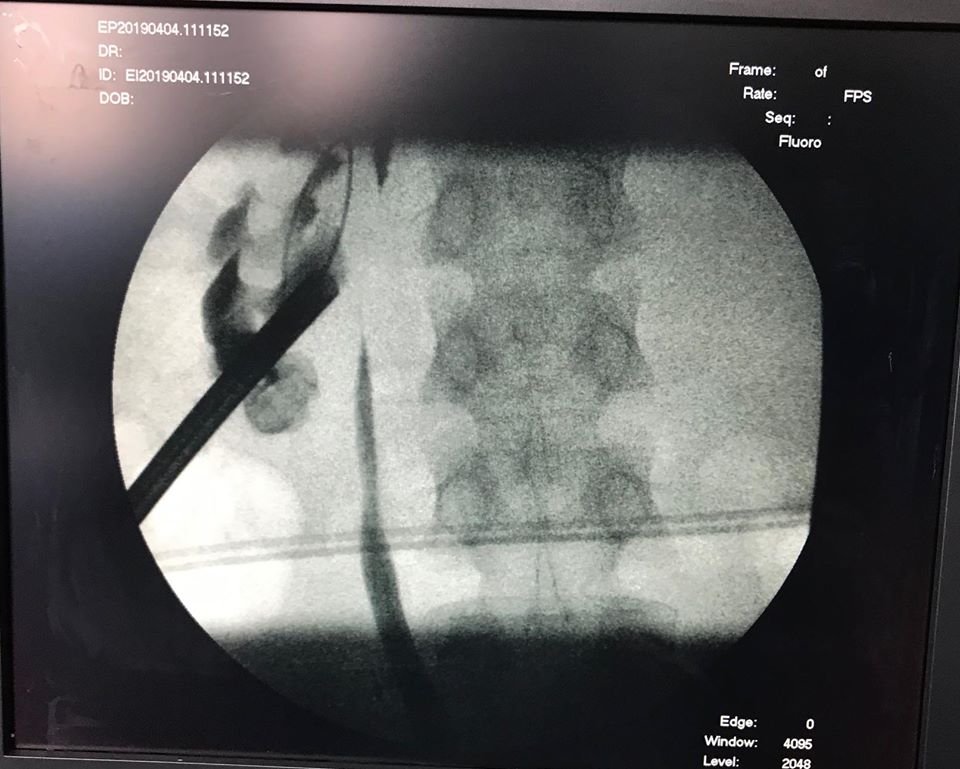
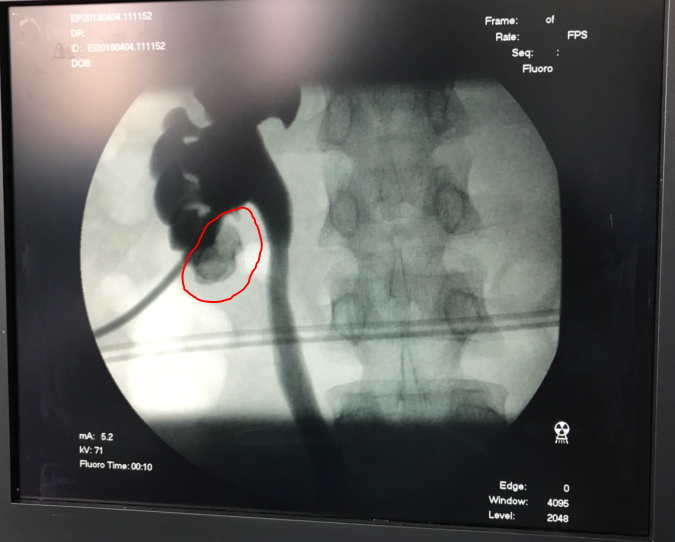
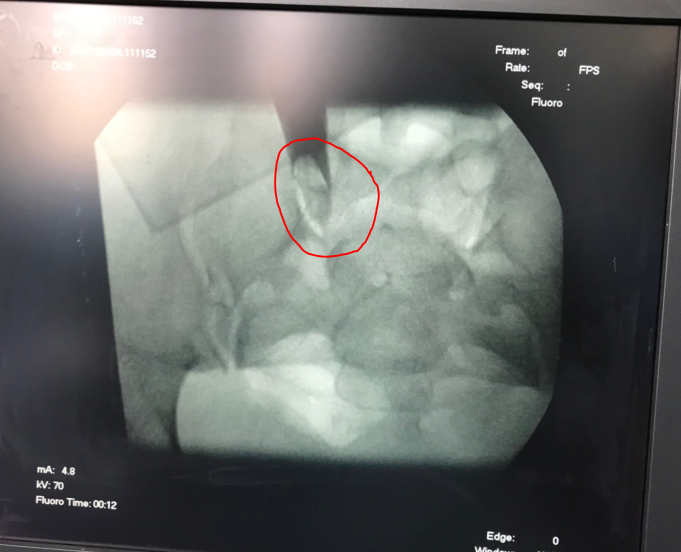
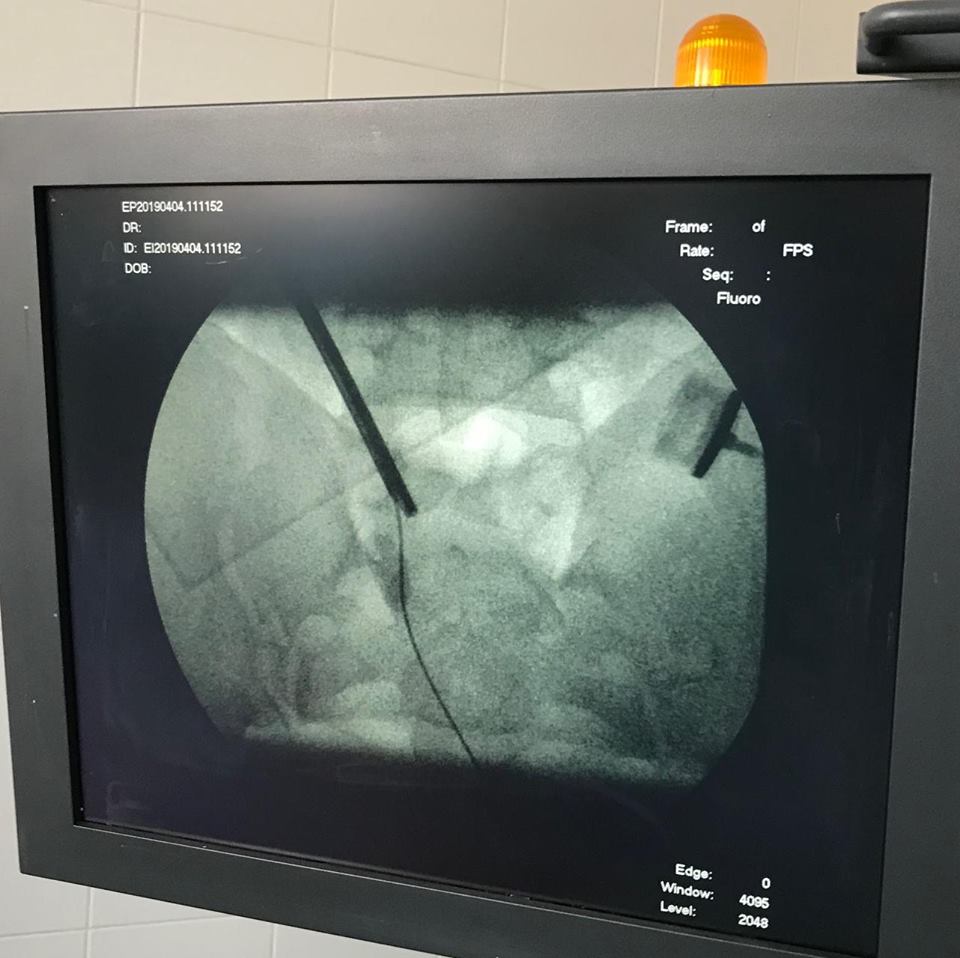
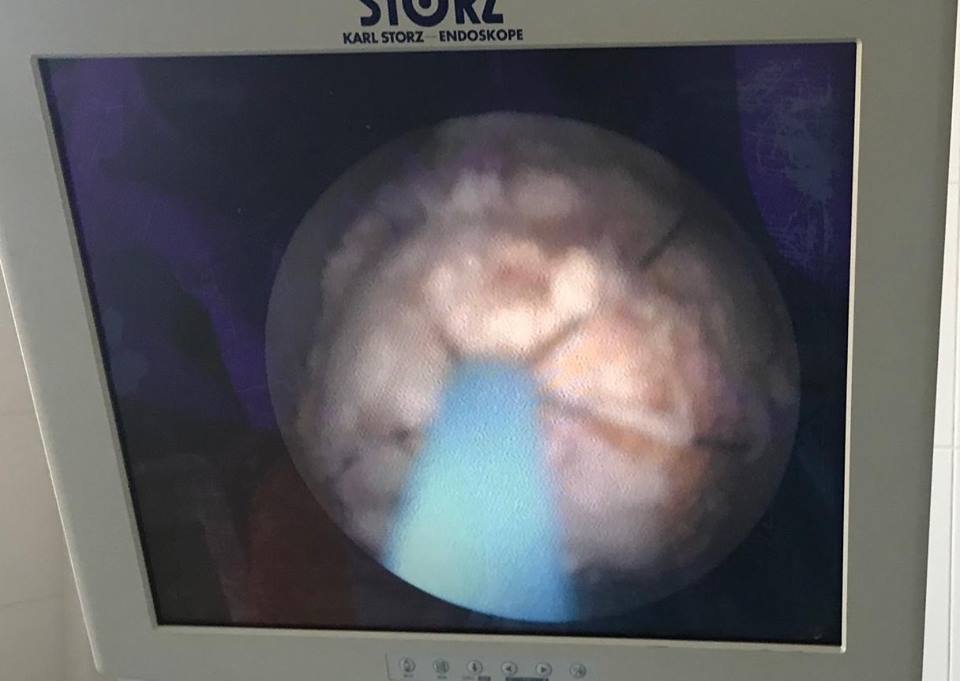




 Болеет в течение многих лет.
Болеет в течение многих лет. справа. Хворіє протягом багатьох років.
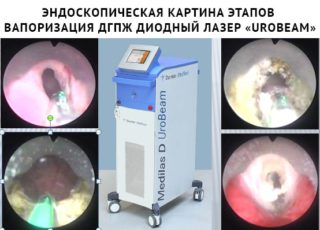
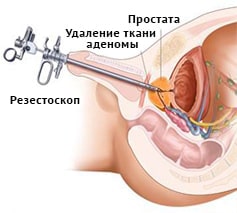
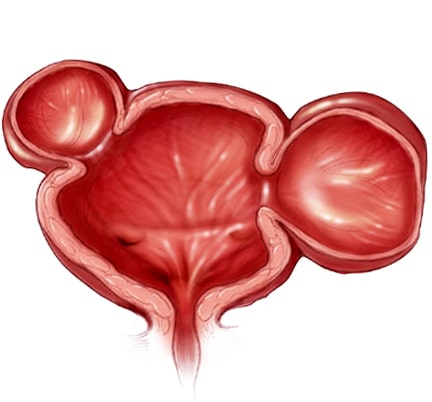
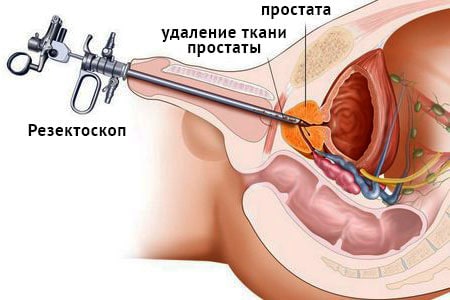
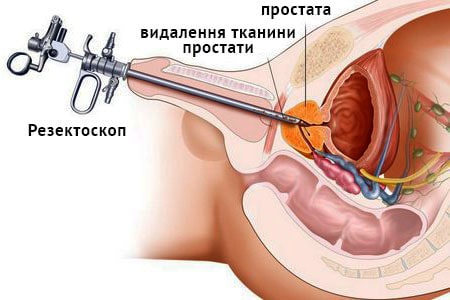
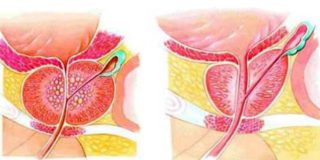
справа. Хворіє протягом багатьох років. (ДГПЖ). При наличии очень больших размеров аденомы простаты используется открытая хирургия (черезпузырная, или позадулонная простатектомия), также перспективным направлением лечения больных ДГПЖ является замена традиционных хирургических вмешательств на малоинвазивные эндоскопические технологии.
(ДГПЖ). При наличии очень больших размеров аденомы простаты используется открытая хирургия (черезпузырная, или позадулонная простатектомия), также перспективным направлением лечения больных ДГПЖ является замена традиционных хирургических вмешательств на малоинвазивные эндоскопические технологии.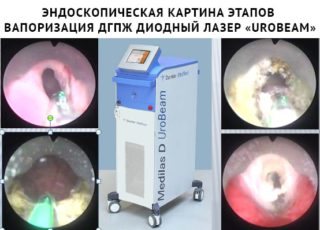 подходит для мужчин, имеющих предстательную железу достаточно больших размеров, которая вызывает симптомы от умеренных до тяжелых. ТУР дает долгосрочные результаты, в отличие от лекарств и многих других методов лечения увеличенной простаты.
подходит для мужчин, имеющих предстательную железу достаточно больших размеров, которая вызывает симптомы от умеренных до тяжелых. ТУР дает долгосрочные результаты, в отличие от лекарств и многих других методов лечения увеличенной простаты.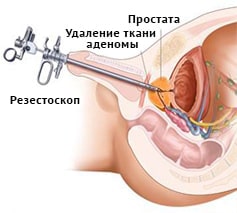
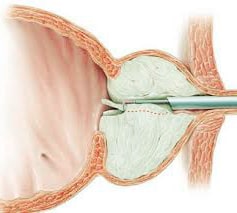 наявності дуже великих розмірів аденоми простати використовується відкрита хірургія ( черезміхурова, або позадулонна простатектомія), також перспективним напрямком лікування хворих на ДГПЗ є заміна традиційних хірургічних втручань на малоінвазивні ендоскопічні технології.
наявності дуже великих розмірів аденоми простати використовується відкрита хірургія ( черезміхурова, або позадулонна простатектомія), також перспективним напрямком лікування хворих на ДГПЗ є заміна традиційних хірургічних втручань на малоінвазивні ендоскопічні технології.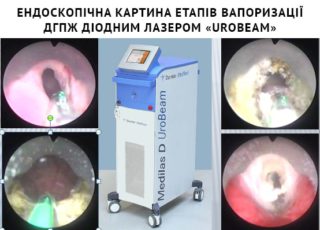 підходить для чоловіків, що мають передміхурову залозу досить великих розмірів, яка викликає симптоми від помірних до важких. ТУР дає довгострокові результати, на відміну від ліків і багатьох інших методів лікування збільшеної простати.
підходить для чоловіків, що мають передміхурову залозу досить великих розмірів, яка викликає симптоми від помірних до важких. ТУР дає довгострокові результати, на відміну від ліків і багатьох інших методів лікування збільшеної простати.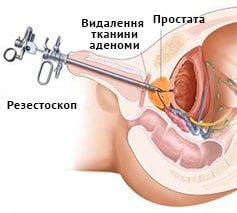
 (ДГПЖ). При наличии очень больших размеров аденомы простаты используется открытая хирургия (черезпузырная, или позадулонная простатектомия), также перспективным направлением лечения больных ДГПЖ является замена традиционных хирургических вмешательств на малоинвазивные эндоскопические технологии.
(ДГПЖ). При наличии очень больших размеров аденомы простаты используется открытая хирургия (черезпузырная, или позадулонная простатектомия), также перспективным направлением лечения больных ДГПЖ является замена традиционных хирургических вмешательств на малоинвазивные эндоскопические технологии.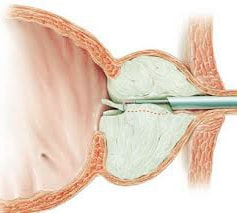
 родственников;
родственников;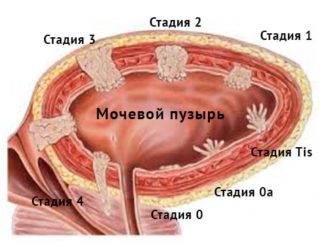
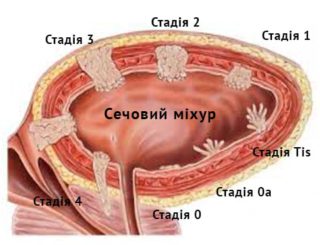
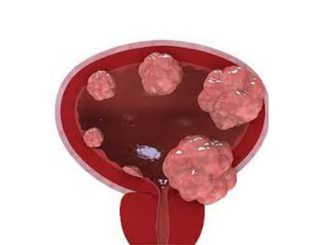
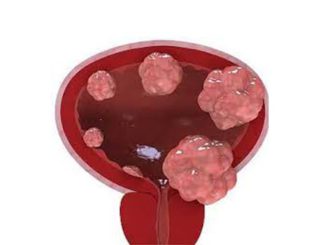 вмешательство. Выбор сочетания методик осуществляется индивидуально для каждого пациента и зависит от стадии развития рака, возраста и состояния пациента и ряда других факторов. Опытные врачи-онкологи, анализируют данные обследования, подбирают оптимальную схему терапии и при необходимости корректируют ее, учитывая реакцию организма пациента на проводимое лечение.
вмешательство. Выбор сочетания методик осуществляется индивидуально для каждого пациента и зависит от стадии развития рака, возраста и состояния пациента и ряда других факторов. Опытные врачи-онкологи, анализируют данные обследования, подбирают оптимальную схему терапии и при необходимости корректируют ее, учитывая реакцию организма пациента на проводимое лечение.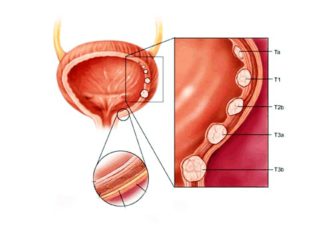
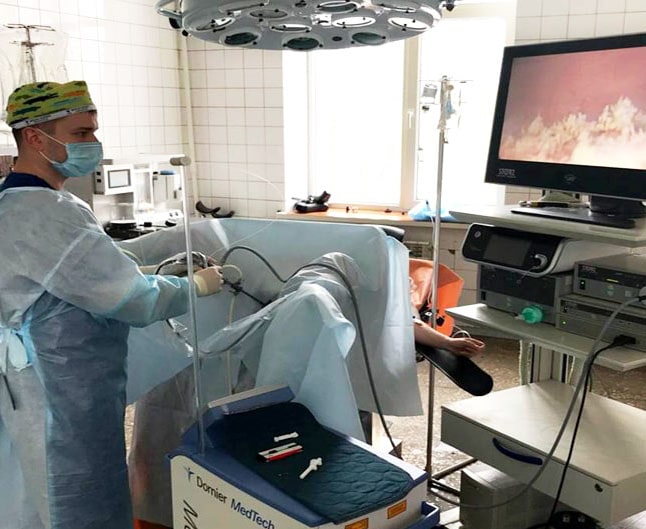

 отделении КГКБ №6 используется лапароскопическое расширение проходимости суженного отдела мочевых путей, что предупреждает дальнейшее прогрессирование болезни. Малотравматические (лапороскопические) операции существенно снижают операционную травму, обеспечивая уменьшение послеоперационного периода и период выздоровления.
отделении КГКБ №6 используется лапароскопическое расширение проходимости суженного отдела мочевых путей, что предупреждает дальнейшее прогрессирование болезни. Малотравматические (лапороскопические) операции существенно снижают операционную травму, обеспечивая уменьшение послеоперационного периода и период выздоровления.
 КМКЛ № 6 використовується лапароскопічне розширення прохідності звуженого відділу сечових шляхів – що попереджає подальше прогресування хвороби. Малотравматичні ( лапароскопічні ) операції значно знижують операційну травму що забезпечує зменшення післяопераційного періоду та період видужання.
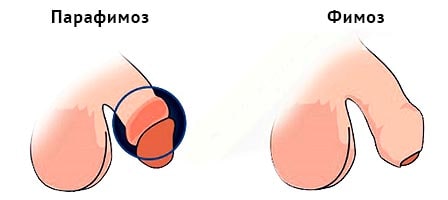
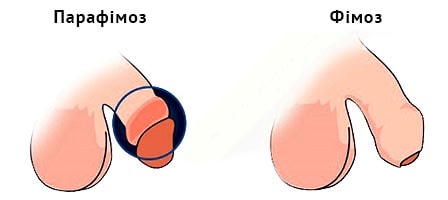
КМКЛ № 6 використовується лапароскопічне розширення прохідності звуженого відділу сечових шляхів – що попереджає подальше прогресування хвороби. Малотравматичні ( лапароскопічні ) операції значно знижують операційну травму що забезпечує зменшення післяопераційного періоду та період видужання.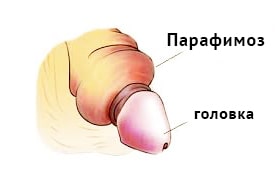 члена и не может мимовильно вернуться в нормальное положение. Парафимоз характеризуется сильной болью в области ограничения, увеличение объема и синюшнистью головки полового члена, отеком крайней плоти, что имеет вид плотного раздувшегося валика с затрудненным мочеиспусканием. Диагноз парафимоза основанный на результатах внешнего осмотра полового члена и анамнестическими данными. Лечение парафимоза может включать консервативное бимануальное вправление ущемленной головки полового члена и хирургические методы - пункцию окруженной ткани, продольное рассечение крайней плоти (инцизии), круговое высечение крайней плоти (циркумцизио)
члена и не может мимовильно вернуться в нормальное положение. Парафимоз характеризуется сильной болью в области ограничения, увеличение объема и синюшнистью головки полового члена, отеком крайней плоти, что имеет вид плотного раздувшегося валика с затрудненным мочеиспусканием. Диагноз парафимоза основанный на результатах внешнего осмотра полового члена и анамнестическими данными. Лечение парафимоза может включать консервативное бимануальное вправление ущемленной головки полового члена и хирургические методы - пункцию окруженной ткани, продольное рассечение крайней плоти (инцизии), круговое высечение крайней плоти (циркумцизио) полового члена и невозможности вернуть ее обратно. Циркулярное ограничение головки полового члена крайней плотью производит до венозного и лимфатическому застоя, быстрого развития отека тканей и нарушением артериального кровотока.
полового члена и невозможности вернуть ее обратно. Циркулярное ограничение головки полового члена крайней плотью производит до венозного и лимфатическому застоя, быстрого развития отека тканей и нарушением артериального кровотока.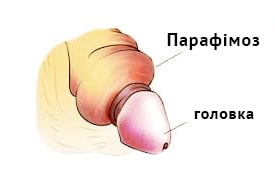 може мимовільно повернутися в нормальне положення. Парафімоз характеризується сильним болем в області обмеження, збільшенням обсягу і синюшністю головки статевого члена, набряком крайньої плоті, що має вигляд щільного валика, який роздувся, з утрудненням сечовипускання. Діагноз парафімоза заснований на результатах зовнішнього огляду статевого члена і анамнестичних даних. Лікування парафімоза може включати консервативне бімануальне вправлення защемленої головки статевого члена і хірургічні методи - пункцію оточених тканин, подовжній розтин крайньої плоті (инцизії), кругове висічення крайньої плоті (циркумцизіо)
може мимовільно повернутися в нормальне положення. Парафімоз характеризується сильним болем в області обмеження, збільшенням обсягу і синюшністю головки статевого члена, набряком крайньої плоті, що має вигляд щільного валика, який роздувся, з утрудненням сечовипускання. Діагноз парафімоза заснований на результатах зовнішнього огляду статевого члена і анамнестичних даних. Лікування парафімоза може включати консервативне бімануальне вправлення защемленої головки статевого члена і хірургічні методи - пункцію оточених тканин, подовжній розтин крайньої плоті (инцизії), кругове висічення крайньої плоті (циркумцизіо) члена і неможливості повернути її назад. Циркулярне обмеження голівки статевого члена крайньою плоттю призводить до венозного і лимфатическому застою, швидкому розвитку набряку тканин і порушенням артеріального кровотоку.
члена і неможливості повернути її назад. Циркулярне обмеження голівки статевого члена крайньою плоттю призводить до венозного і лимфатическому застою, швидкому розвитку набряку тканин і порушенням артеріального кровотоку.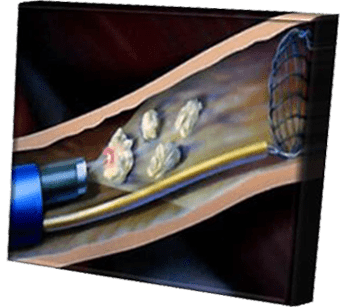
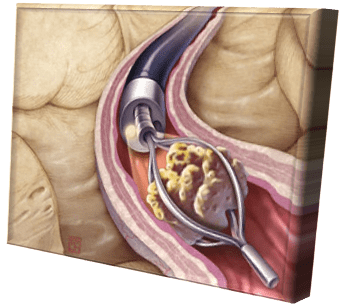
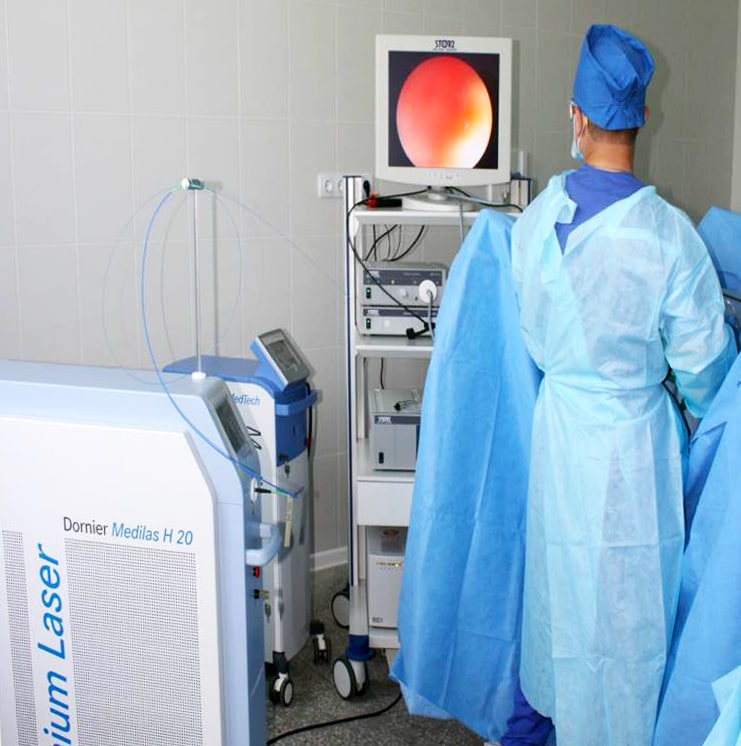
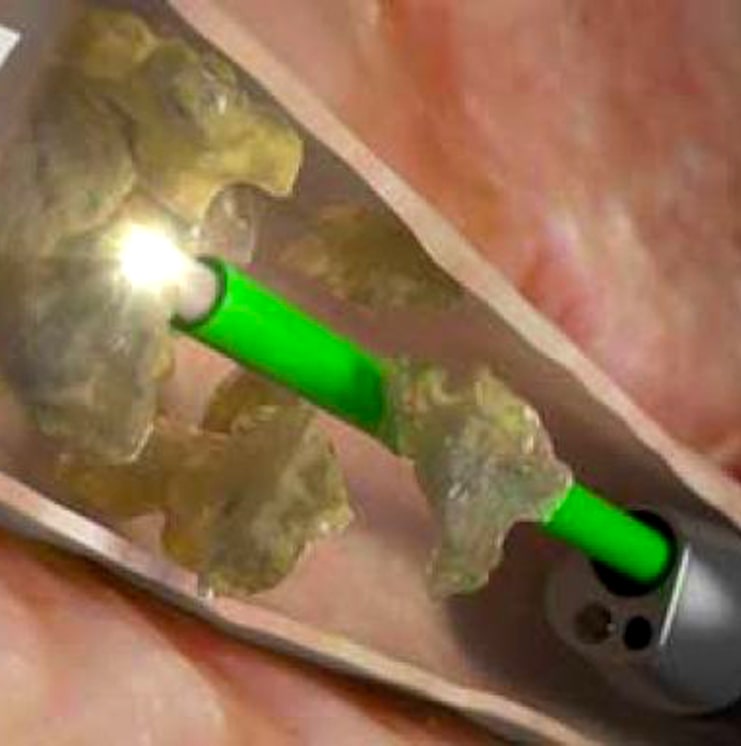
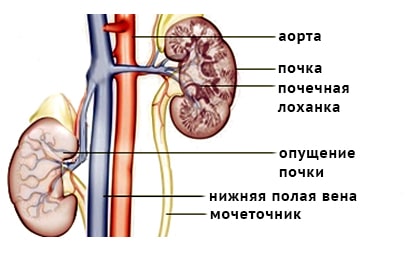
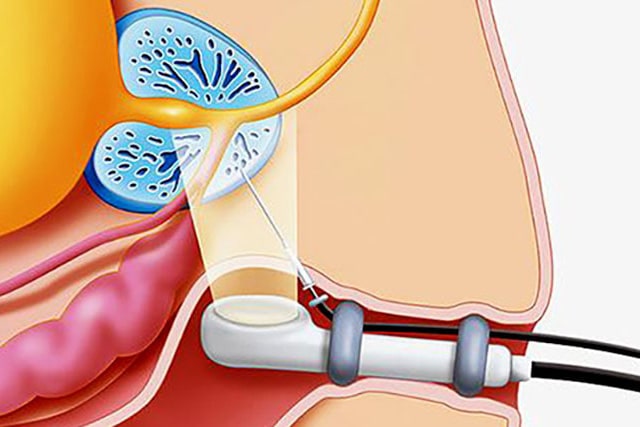
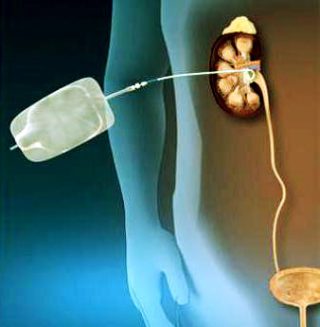 катетера (собственно, нефростомы), проводимое с помощью открытого хирургического вмешательства, или чрезкожной пункции органа под контролем УЗИ или ренген-телевидения. Катетер или дренаж обычно проходят через кожу брюшной стенки, почечную ткань и заканчиваются в лоханке почки. По катетеру моча самостоятельно поступает в мочеприемник – специальный стерильный сменный контейнер. Фактически нефростома является интралюминарным дренажем почки.
катетера (собственно, нефростомы), проводимое с помощью открытого хирургического вмешательства, или чрезкожной пункции органа под контролем УЗИ или ренген-телевидения. Катетер или дренаж обычно проходят через кожу брюшной стенки, почечную ткань и заканчиваются в лоханке почки. По катетеру моча самостоятельно поступает в мочеприемник – специальный стерильный сменный контейнер. Фактически нефростома является интралюминарным дренажем почки.
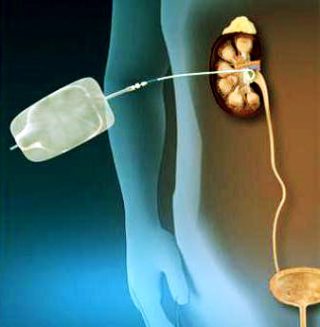 (власне, нефростоми), що проводиться за допомогою відкритого хірургічного втручання, або чрезшкірної пункції органу під контролем УЗД або рентген-телебачення. Катетер або дренаж зазвичай проходять через шкіру черевної стінки, ниркову тканину і закінчуються в балії нирки. По катетеру сеча самостійно надходить у мочеприймальник - спеціальний стерильний змінний контейнер. Фактично нефростома є інтралюмінарним дренажем нирки.
(власне, нефростоми), що проводиться за допомогою відкритого хірургічного втручання, або чрезшкірної пункції органу під контролем УЗД або рентген-телебачення. Катетер або дренаж зазвичай проходять через шкіру черевної стінки, ниркову тканину і закінчуються в балії нирки. По катетеру сеча самостійно надходить у мочеприймальник - спеціальний стерильний змінний контейнер. Фактично нефростома є інтралюмінарним дренажем нирки.
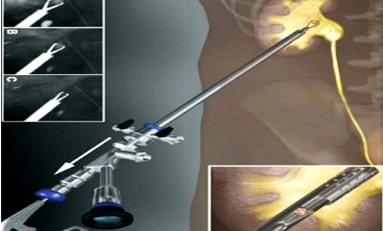



 Ретроградная цистография с тугим наполнением мочевого пузыря (300-350 мл)
Ретроградная цистография с тугим наполнением мочевого пузыря (300-350 мл)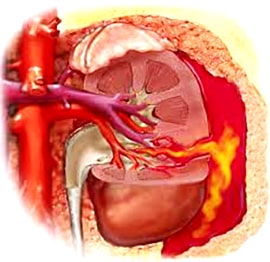
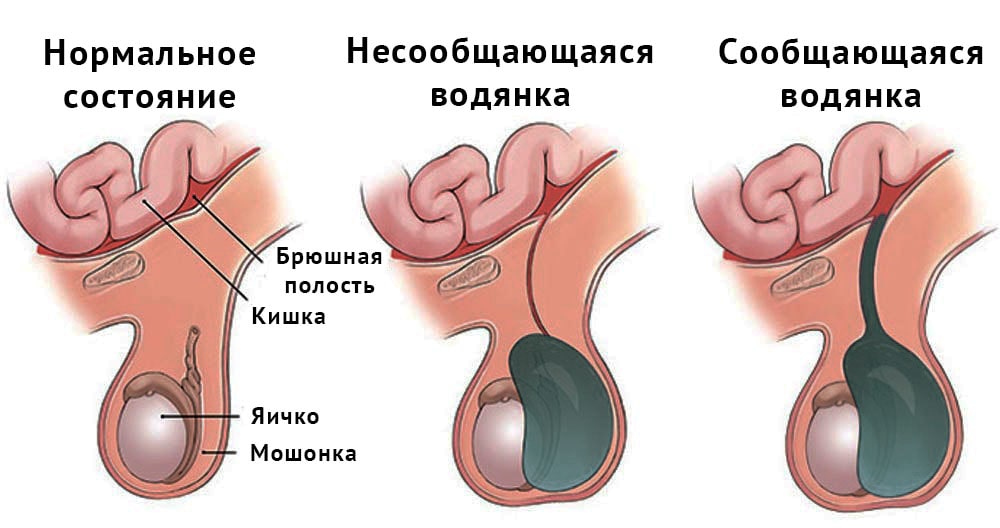
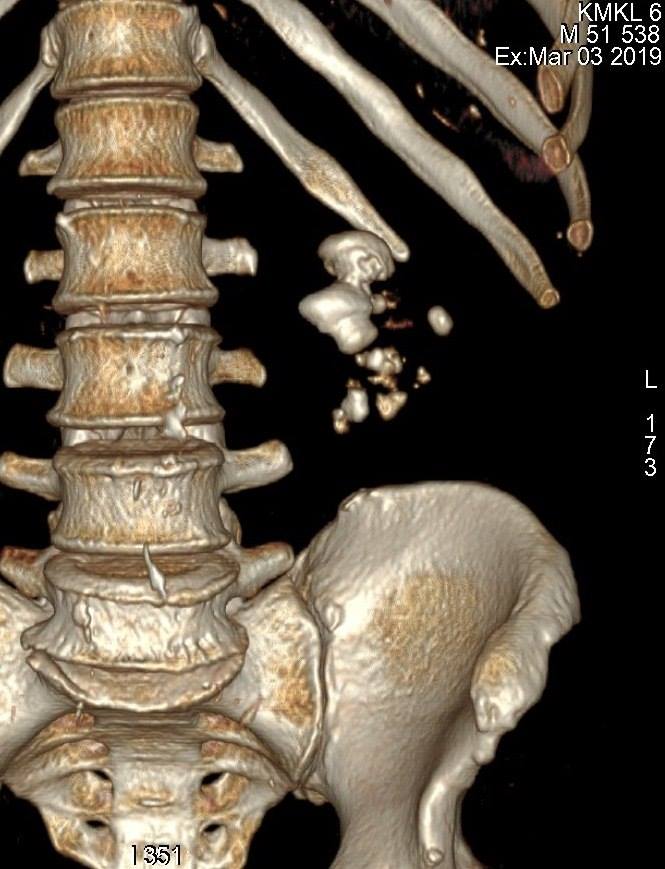
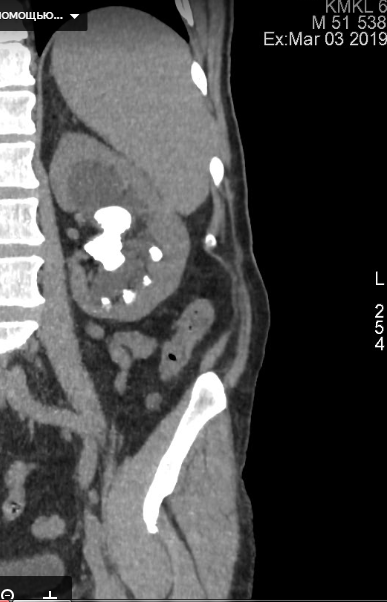
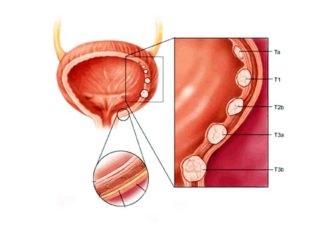
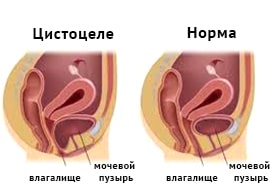 которые проявляются у 34% женщин с синдромом тазовой дисценции. Практически всегда сочетается с уретероцеле. Термин «цистоцеле» для описания грыжи передней стенки влагалища впервые было использовано в 1600-х годах. Заболеваемость увеличивается с возрастом, достигая 55-60% в постменопаузе. Несмотря на успехи профилактической медицины, постоянное уменьшение родового травматизма, сокращение занятости женщин на тяжелых производствах, частота цистоцеле в популяции остается высокой и продолжает расти, что связано с увеличением средней продолжительности жизни. Актуальность своевременной диагностики и адекватного лечения выпадения мочевого пузыря обусловлена значительным ухудшением качества жизни, а в тяжелых случаях и инвалидизацией пациенток.
которые проявляются у 34% женщин с синдромом тазовой дисценции. Практически всегда сочетается с уретероцеле. Термин «цистоцеле» для описания грыжи передней стенки влагалища впервые было использовано в 1600-х годах. Заболеваемость увеличивается с возрастом, достигая 55-60% в постменопаузе. Несмотря на успехи профилактической медицины, постоянное уменьшение родового травматизма, сокращение занятости женщин на тяжелых производствах, частота цистоцеле в популяции остается высокой и продолжает расти, что связано с увеличением средней продолжительности жизни. Актуальность своевременной диагностики и адекватного лечения выпадения мочевого пузыря обусловлена значительным ухудшением качества жизни, а в тяжелых случаях и инвалидизацией пациенток.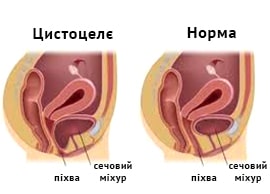 виявляються у 34% жінок з синдромом тазової дісценціі. Практично завжди поєднується з уретероцеле. Термін «цистоцеле» для опису грижі передньої стінки вагіни вперше було використано в 1600-х роках. Захворюваність збільшується з віком, досягаючи 55-60% в постменопаузі. Незважаючи на успіхи профілактичної медицини, постійне зменшення родового травматизму, скорочення зайнятості жінок на важких виробництвах, частота цистоцелє в популяції залишається високою і продовжує зростати, що пов'язано зі збільшенням середньої тривалості життя. Актуальність своєчасної діагностики та адекватного лікування випадіння сечового міхура обумовлена значним погіршенням якості життя, а у важких випадках і інвалідизацією пацієнток.
виявляються у 34% жінок з синдромом тазової дісценціі. Практично завжди поєднується з уретероцеле. Термін «цистоцеле» для опису грижі передньої стінки вагіни вперше було використано в 1600-х роках. Захворюваність збільшується з віком, досягаючи 55-60% в постменопаузі. Незважаючи на успіхи профілактичної медицини, постійне зменшення родового травматизму, скорочення зайнятості жінок на важких виробництвах, частота цистоцелє в популяції залишається високою і продовжує зростати, що пов'язано зі збільшенням середньої тривалості життя. Актуальність своєчасної діагностики та адекватного лікування випадіння сечового міхура обумовлена значним погіршенням якості життя, а у важких випадках і інвалідизацією пацієнток.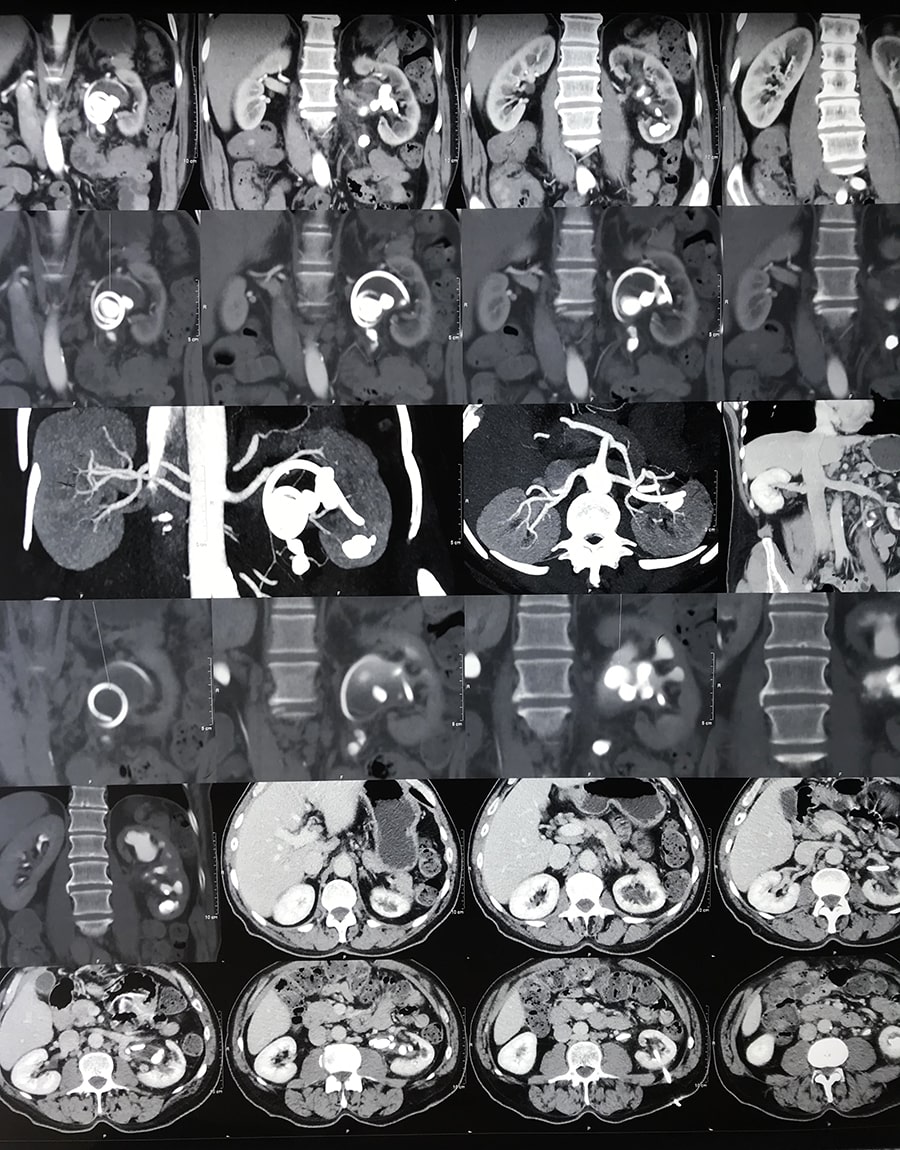
















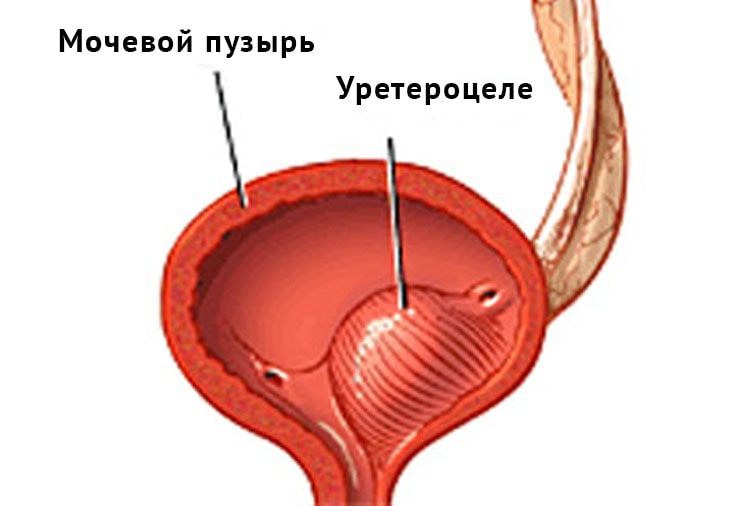
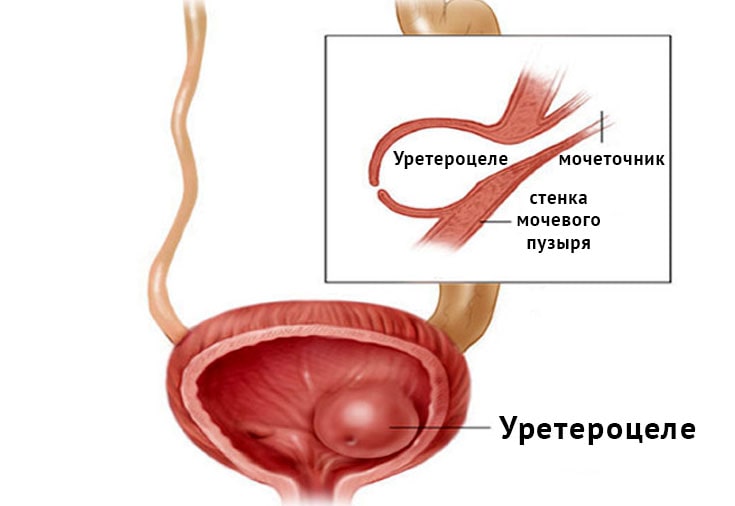
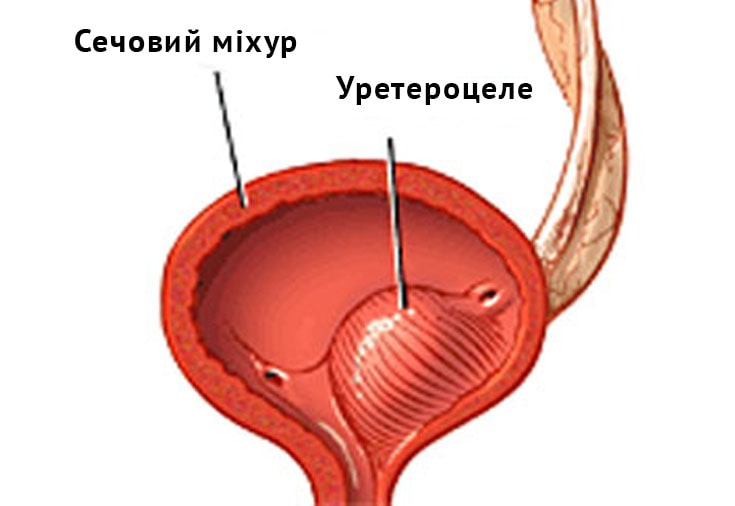
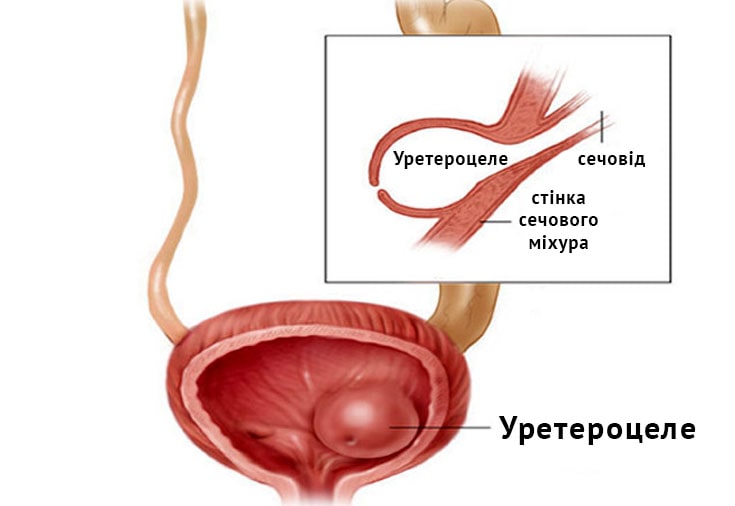
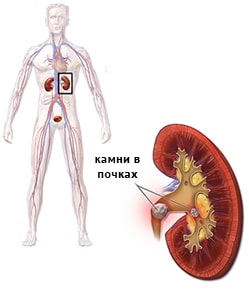 мочевыводящих органах.
мочевыводящих органах.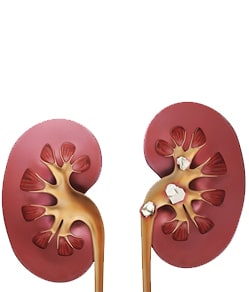
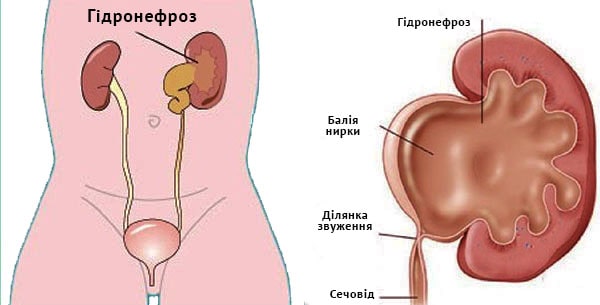
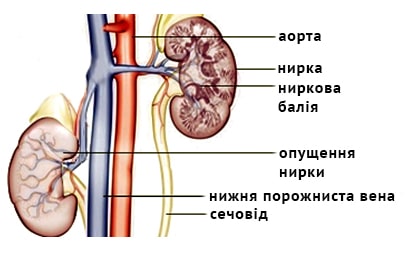
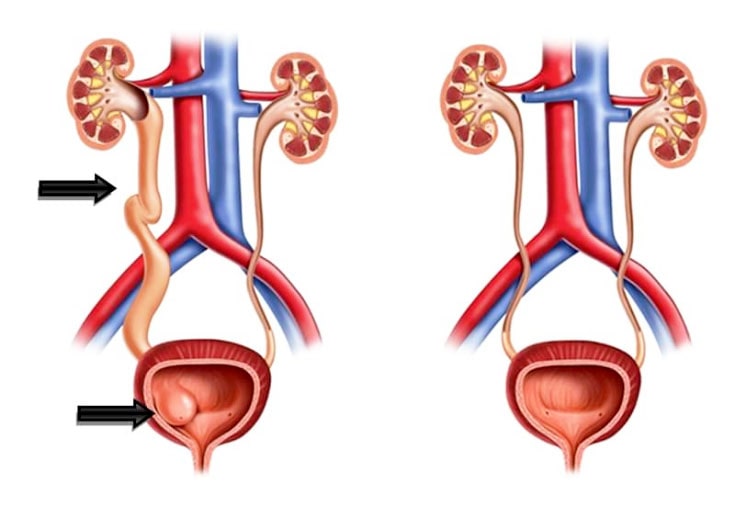
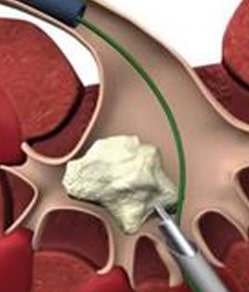 почки, чашечках почек)
почки, чашечках почек)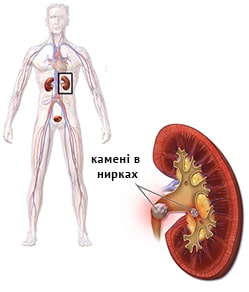 одного з додаткових факторів, серед яких виділяють:
одного з додаткових факторів, серед яких виділяють: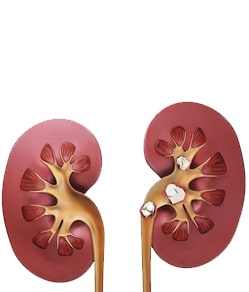
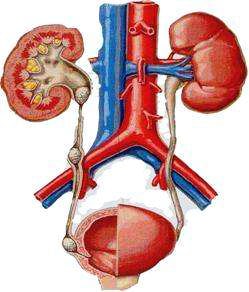
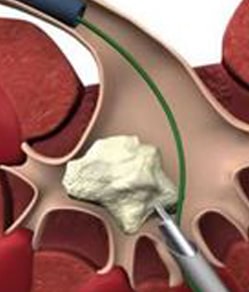 сечоводу,нирки,чашечках нирок)
сечоводу,нирки,чашечках нирок)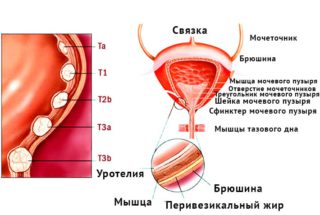 выстилающие полость мочевого пузыря, замещаются клетками плоского эпителия. Возникают участки, покрытые ороговевающим эпителием, который, в отличие от переходного, не защищает стенки мочевого пузыря от активного воздействия компонентов мочи, вызывает хроническое воспаление.
выстилающие полость мочевого пузыря, замещаются клетками плоского эпителия. Возникают участки, покрытые ороговевающим эпителием, который, в отличие от переходного, не защищает стенки мочевого пузыря от активного воздействия компонентов мочи, вызывает хроническое воспаление.
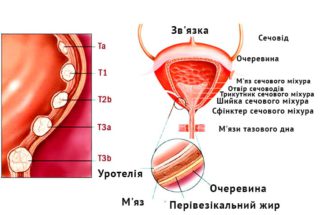 вистилають порожнину сечового міхура, заміщуються клітинами плоского епітелію. Виникають ділянки, покриті зроговілим епітелієм, який, на відміну від перехідного, не захищає стінки сечового міхура від активного впливу компонентів сечі, що викликає хронічне запалення.
вистилають порожнину сечового міхура, заміщуються клітинами плоского епітелію. Виникають ділянки, покриті зроговілим епітелієм, який, на відміну від перехідного, не захищає стінки сечового міхура від активного впливу компонентів сечі, що викликає хронічне запалення.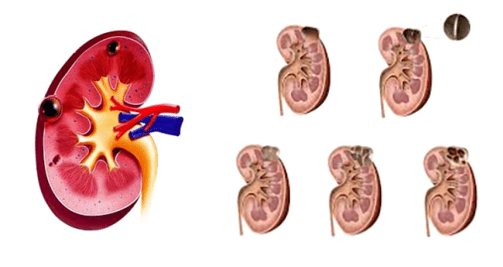
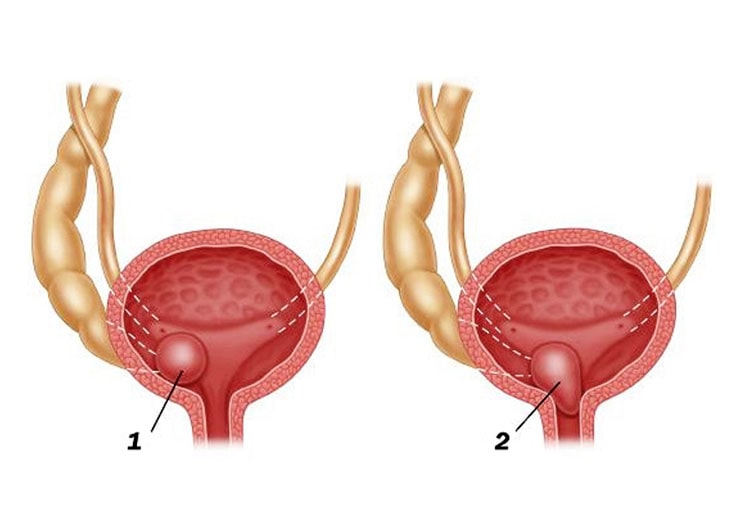
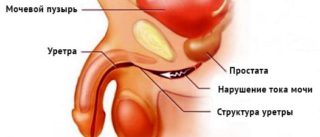
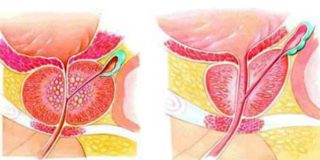
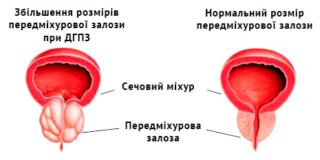
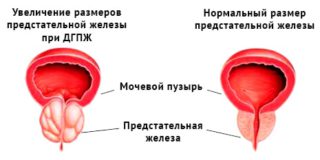 практически у всех мужчин после 40-45 лет. Постепенное увеличение предстательной железы ведет к сдавливанию мочеиспускательного канала, проходящего через нее, и нарушение нормального оттока мочи из мочевого пузыря. В зависимости от стадии заболевания и размеров предстательной железы аденома простаты может вызвать нарушение оттока мочи от мочевого пузыря может привести к развитию полного уретрального блока и невозможности опорожнить мочевой пузырь, является экстренным состоянием, и требует неотложной врачебной помощи.
практически у всех мужчин после 40-45 лет. Постепенное увеличение предстательной железы ведет к сдавливанию мочеиспускательного канала, проходящего через нее, и нарушение нормального оттока мочи из мочевого пузыря. В зависимости от стадии заболевания и размеров предстательной железы аденома простаты может вызвать нарушение оттока мочи от мочевого пузыря может привести к развитию полного уретрального блока и невозможности опорожнить мочевой пузырь, является экстренным состоянием, и требует неотложной врачебной помощи.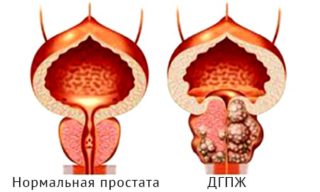
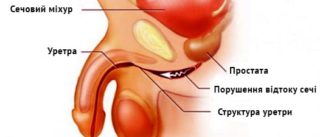
 практично у всіх чоловіків після 40-45 років. Поступове збільшення передміхурової залози веде до здавлення сечовипускального каналу, що проходить крізь неї, і порушення нормального відтоку сечі з сечового міхура. Залежно від стадії захворювання і розмірів передміхурової залози аденома простати може викликати порушення відтоку сечі від сечового міхура також може призвести до розвитку повного уретрального блоку і неможливості спорожнити сечовий міхур, що є екстреним станом, та вимагає невідкладної лікарської допомоги.До перших проявів аденоми, пов'язаних зі збільшенням передміхурової залози і порушенням відтоку сечі, відносяться наступні симптоми:
практично у всіх чоловіків після 40-45 років. Поступове збільшення передміхурової залози веде до здавлення сечовипускального каналу, що проходить крізь неї, і порушення нормального відтоку сечі з сечового міхура. Залежно від стадії захворювання і розмірів передміхурової залози аденома простати може викликати порушення відтоку сечі від сечового міхура також може призвести до розвитку повного уретрального блоку і неможливості спорожнити сечовий міхур, що є екстреним станом, та вимагає невідкладної лікарської допомоги.До перших проявів аденоми, пов'язаних зі збільшенням передміхурової залози і порушенням відтоку сечі, відносяться наступні симптоми: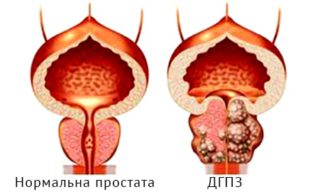

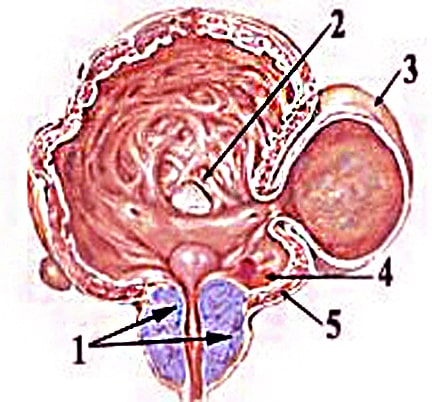
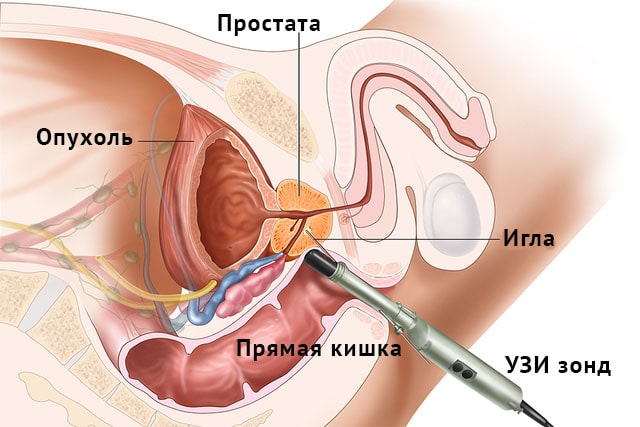
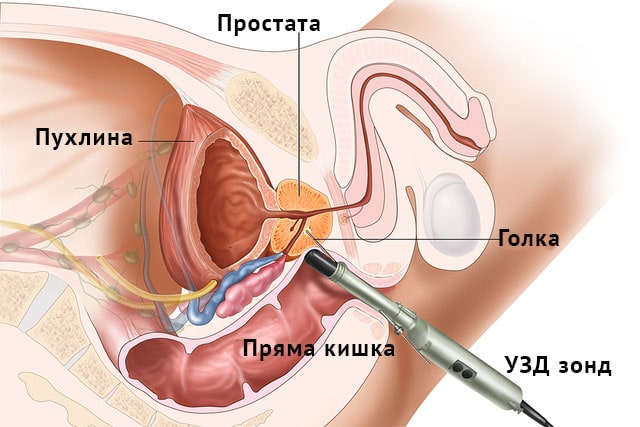
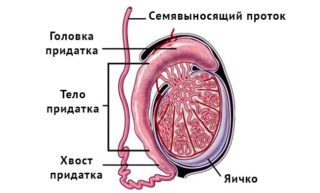 обращение к врачу бывают, когда киста достигает больших размеров или происходят какие - либо осложнения, связанные с наличием кисты. Бессимптомной киста яичника у мужчины бывает, если ее размеры - до 2 см.
обращение к врачу бывают, когда киста достигает больших размеров или происходят какие - либо осложнения, связанные с наличием кисты. Бессимптомной киста яичника у мужчины бывает, если ее размеры - до 2 см.